- Болест на Адисън
Диагностика
Диагнозата на болестта на Адисън е доста проста и се основава на дозата в кръвта на натрий, калий, кортизол, ренин и ACTH (адренокортикотропен хормон). При хора с първична болест на Адисън, плазмените концентрации и кортизола в урината са доста ниски, докато нивата на ACTH надвишават нормалната граница.
За диагностицирането на болестта на Адисън са показателни:
- ниско ниво на натрий в кръвта (хипонатриемия);
- високо ниво на калий (хиперкалиемия);
- високи нива на ACTH и ренин;
- недостатъчен кортизолов отговор на теста за стимулация на ACTH.
Друг важен тест е тестът за стимулиране на ACTH, по време на който се измерват нивата на кортизол в кръвта и урината преди и след инжектирането на ACTH; при здрави хора стимулиращият ефект на хормона се изразява в последователно повишаване на серумните нива на кортизол; същото не може да се каже за пациенти с болест на Адисън, където интервенцията не извършва очакваното действие поради надбъбречна недостатъчност.Същият принцип се прилага и за стимулиращия тест за CRH, хормон, който благоприятства хипофизния синтез на ACTH; следователно този тест е полезен при оценката на вторични форми, при които хипофизната жлеза отделя недостатъчно количество ACTH.
Лекарят може също да извърши компютърна томография или коремен магнитен резонанс, за да оцени всички анатомични аномалии на надбъбречните жлези и хипоталамусно-хипофизната област, докато обикновен кръвен тест може да подчертае наличието на специфични антитела срещу стероидогенезата.
Терапия
За допълнителна информация: Лекарства за лечение на болестта на Адисън
Болестта на Адисън е хронично заболяване, като такова подлежи на продължително лечение с лекарства. След установяване на диагнозата заместваща терапия, способна да попълни липсващите хормони; дори ако увреждането на надбъбречните жлези е необратимо, благодарение на тази интервенция пациентът от Адисония ще може да води практически нормален живот.
Много е важно да не пропускате дози и да спазвате времето за прием, препоръчано от Вашия лекар.
Полезно е да носите със себе си медицинска карта или друго средство за идентификация, за да предупредите здравните специалисти за вашето заболяване в случай на злополука или когато е невъзможно да комуникирате. Препоръчително е също да носите комплект с лекарствата, които да се вземат в случай на спешност. Препоръчително е също така да се предписва инжекционен препарат на базата на кортизол, в случай че патология с повръщане възпрепятства нормалния перорален прием.
При наличие на остра надбъбречна недостатъчност, ако пациентът не бъде своевременно подложен на правилна терапия с високи дози интравенозен или интрамускулен кортизон, заедно с рехидратираща и хипергликемична инфузионна терапия, това може да доведе до кома или смърт.
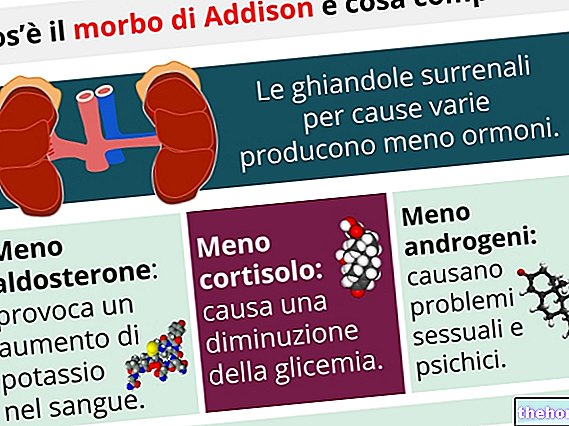
По силата на хормоните, секретирани от надбъбречната жлеза, заместващата терапия включва прилагане на вещества с гликоактивни (глюкокортикоиди), минерално активни (минералокортикоиди) и, при жените, слаби андрогени. В този смисъл основното предизвикателство за ендокринолога е представено от „идентифицирането на лекарството и подходящата терапевтична доза, която може да варира при отделните индивиди и при един и същ субект. При различните физиологични състояния, в които се намира. При специфични обстоятелства стресът например е необходимо да се намеси с по -високи фармацевтични дози, за да се избегне сериозна адисонинанова криза.
Целта на лечението е да се елиминират симптомите на хормонален дефицит, без да се предизвикват излишни симптоми, като същевременно се поддържа баланс, който не излага пациента на кризата в Адисония. адекватността на заместващата терапия всъщност се установява чрез лабораторни изследвания, но и въз основа на усещането за благополучие, възприемано от пациента. Тези проверки (най -важната е дозировката на свободния кортизол в урината) не са особено сложни и преди всичко не създават дискомфорт за тези, които трябва да ги извършват.
ГЛУКОКОРТИКОИДНА ТЕРАПИЯ
При нормален пациент дневното производство на кортизол е около 20 mg, с циркаден ритъм, синхронизиран с фазите сън-будност (максимуми точно преди събуждане и минимуми в късната вечер). Въз основа на тези физиологични допускания, при пациент, страдащ от болестта на Адисън, терапията с гликоактивни вещества често се разделя на няколко дози; съществуват обаче и дългодействащи глюкокортикоиди като дексаметазон (Decadron) и преднизон (Deltacortene), които могат да се приемат еднократно, обикновено преди лягане.
При адизонинови кризи спешното лечение, извършено от медицинския специалист, се основава на интравенозно инжектиране на глюкоза, физиологичен разтвор и хидрокортизон. Обикновено това лечение позволява бързо възстановяване.
Въпреки това, през повечето време заместващата доза [хидрокортизон (Hydrocortone, plenadren) и кортизон ацетат (Cortone)] е разделена на три части, две от които се приемат сутрин и една следобед (за да имитира физиологичния циркад току -що описан).
МИНЕРАЛКОРТИКОИДНА ТЕРАПИЯ
Не е необходимо при вторичните форми и се основава на приема на кортикостероида 9α-флуорохидрокортизон.Дозите на това лекарство трябва да се адаптират според минералокортикоидната сила на използваното гликоактивно лекарство и отново във връзка със състоянието на пациента ; в горещите месеци, особено в мътна среда или когато практикувате интензивна спортна дейност, например, е необходимо да увеличите дозите, за да подчертаете задържането на течности и да предотвратите дехидратацията.
АНДРОГЕННА ТЕРАПИЯ
При жени с болест на Адисън често се препоръчва терапия със слаб андроген (DHEA или дехидроепиандростерон), за да се подобри чувството за благополучие и сексуалната жизненост.
Още статии на тема „Болестта на Адисън: причини и лечение“
- Адисонова болест
- Болест на Адисън - Лекарства за лечение на болестта на Адисън









.jpg)