Активни съставки: Трастузумаб
Herceptin 150 mg прах за концентрат за инфузионен разтвор
Предлагат се опаковъчни вложки Herceptin за размери на опаковките:- Herceptin 150 mg прах за концентрат за инфузионен разтвор
- Herceptin 600 mg инжекционен разтвор във флакон
- Herceptin 600 mg инжекционен разтвор чрез администриращо устройство
Защо се използва Herceptin? За какво е?
Herceptin съдържа активното вещество трастузумаб, което е моноклонално антитяло. Моноклоналните антитела се свързват със специфични протеини или антигени.Трастузумаб е проектиран да се свързва селективно с антиген, наречен рецептор на човешки епидермален растежен фактор 2 (HER2). HER2 присъства в големи количества на повърхността на някои ракови клетки, стимулирайки техния растеж. Когато Herceptin се свързва с HER2, той спира растежа на тези клетки и ги кара да умрат.
Вашият лекар може да Ви предпише Herceptin за лечение на рак на гърдата и стомаха, ако:
- Имате рак на гърдата в ранен стадий с високи нива на протеин, наречен HER2.
- Имате метастатичен рак на гърдата (рак на гърдата, който се е разпространил далеч от първичния тумор) с високи нива на HER2. Herceptin може да се предписва в комбинация с химиотерапевтичните лекарства паклитаксел или доцетаксел като първото лечение за метастатичен рак на гърдата или може да се предписва самостоятелно, когато други лечения са се оказали неефективни. Използва се също в комбинация с лекарства, наречени инхибитори на ароматазата, за лечение на пациенти с високи нива на HER2 и метастатичен рак на гърдата с положителен хормонен рецептор (рак, който е чувствителен към наличието на женски полови хормони).
- Имате метастатичен стомашен рак с високи нива на HER2, в комбинация с другите противоракови лекарства капецитабин или 5-флуороурацил и цисплатин.
Противопоказания Когато Herceptin не трябва да се използва
Не използвайте Herceptin, ако:
- сте алергични към трастузумаб, към миши (миши) протеини или към някоя от останалите съставки.
- имате тежки дихателни проблеми в покой поради рак или ако се нуждаете от лечение с кислород.
Предпазни мерки при употреба Какво трябва да знаете, преди да приемете Herceptin
Вашият лекар ще следи отблизо Вашата терапия.
Сърдечни проверки
Лечението с Herceptin, прилагано самостоятелно или с таксан, може да засегне сърцето ви, особено ако вече сте приемали „антрациклин (таксаните и антрациклините са два други вида лекарства, използвани за лечение на рак). Следователно сърдечната Ви функция ще бъде проверена първо. (на всеки три месеца) и след (до две до пет години) лечение с Herceptin Ако получите признаци на сърдечна недостатъчност (т.е. сърцето не изпомпва кръвта ви правилно), може да се наложи да спрете приема на Herceptin.
Говорете с Вашия лекар, фармацевт или медицинска сестра, преди да приемете Herceptin, ако:
- сте имали сърдечна недостатъчност, коронарна артериална болест, болест на сърдечната клапа (сърдечни шумове), високо кръвно налягане, приемали или приемате някакви лекарства за лечение на високо кръвно налягане.
- сте приемали или в момента приемате лекарство, наречено доксорубицин или епирубицин (лекарства, използвани за лечение на рак). Тези лекарства (или всеки друг антрациклин) могат да увредят сърдечния мускул и да увеличат риска от сърдечни проблеми, когато приемате Herceptin.
- страдате от задух, особено ако в момента приемате таксан. Herceptin може да причини затруднено дишане, особено при първия му прием. Това може да е по -сериозно, ако вече страдате от задух. Много рядко пациентите с тежки затруднения в дишането преди лечението са починали, когато са получили Herceptin.
- някога са получавали други лечения за рак.
Ако получавате лечение с Herceptin в комбинация с други лекарства, използвани за лечение на рак, като паклитаксел, доцетаксел, ароматазен инхибитор, капецитабин, 5-флуороурацил или цисплатин, трябва също да прочетете листовката за тези лекарства.
Деца и юноши
Herceptin не се препоръчва на възраст под 18 години.
Взаимодействия Кои лекарства или храни могат да променят ефекта на Herceptin
Уведомете Вашия лекар, фармацевт или медицинска сестра, ако приемате, наскоро сте приемали или е възможно да приемете други лекарства.
Изчистването на Herceptin от тялото може да отнеме до 7 месеца. Следователно, трябва да кажете на Вашия лекар, фармацевт или медицинска сестра, че сте приемали Herceptin, ако започнете някакви нови лекарства в рамките на 7 месеца след спиране на терапията.
Предупреждения Важно е да знаете, че:
Бременност
- Ако сте бременна, мислите, че може да сте бременна или планирате да забременеете, моля уведомете Вашия лекар, фармацевт или медицинска сестра преди да приемете това лекарство.
- Трябва да използвате ефективна контрацепция по време на лечението с Herceptin и най -малко 7 месеца след прекратяване на лечението.
- Вашият лекар ще обсъди с Вас рисковете и ползите от приема на Herceptin по време на бременност.В редки случаи при бременни жени, лекувани с Herceptin, се наблюдава намаляване на (околоплодната) течност около развиващото се бебе в утробата. Това състояние може да бъде вредно за бебето в утробата и е свързано с непълно узряване на белите дробове, което води до смърт на плода.
Време за хранене
Не кърмете, докато приемате Herceptin и 7 месеца след последната доза Herceptin, тъй като Herceptin може да премине към бебето чрез кърмата. Посъветвайте се с Вашия лекар или фармацевт, преди да приемете каквото и да е лекарство.
Шофиране и работа с машини
Не е известно дали Herceptin ще повлияе на способността Ви за шофиране или работа с машини. Ако обаче почувствате симптоми като втрисане или треска, не трябва да шофирате или да работите с машини, докато тези симптоми не изчезнат.
Дозировка и начин на употреба Как да използвате Herceptin: Дозировка
Преди да започнете лечението, Вашият лекар ще определи количеството HER2 във Вашия тумор. Само пациенти с повишени нива на HER2 ще бъдат лекувани с Herceptin.Herceptin трябва да се прилага само от лекар или медицинска сестра. Вашият лекар ще Ви предпише дозата и схемата на лечение, която е подходяща за Вас. Дозата на Herceptin зависи от телесното Ви тегло.
Има два различни вида (формулировки) на Herceptin:
- едно се прилага чрез инфузия във вена (интравенозна инфузия)
- другият се прилага чрез инжектиране под кожата (подкожно инжектиране).
Важно е да проверите етикета на продукта, за да се уверите, че се прилага правилната формулировка, предписана от Вашия лекар. Herceptin интравенозна форма не е предназначена за подкожно приложение и трябва да се прилага само чрез интравенозна инжекция.
Herceptin интравенозна формулировка се прилага като "интравенозна инфузия (" капково ") директно във вените ви. Първата доза от Вашето лечение се прилага за период от 90 минути и ще бъдете наблюдавани от медицински специалист по време на приложението, в случай че развиете страничен ефект. Ако първата доза се понася добре, могат да се дават следващи дози за период от 30 минути (вижте раздел 2 „Предупреждения и предпазни мерки“). Броят на инфузиите, които ще получите, ще зависи от отговора на лечението. Вашият лекар ще обсъди това с нея.
При пациенти с ранен рак на гърдата, метастатичен рак на гърдата и метастатичен рак на стомаха, Herceptin се прилага на всеки 3 седмици. Herceptin може да се прилага и веднъж седмично за лечение на метастатичен рак на гърдата.
За да се избегнат лекарствени грешки, е важно да се проверят етикетите на флакона, за да се гарантира, че лекарството, което се приготвя и прилага, е Herceptin (трастузумаб), а не трастузумаб емтанзин.
Предозиране Какво да направите, ако сте приели твърде много Herceptin
Няма известни ефекти, които да се дължат на предозиране с Herceptin.
Ако спрете да използвате Herceptin
Не спирайте приема на това лекарство, без първо да говорите с Вашия лекар. Всички дози трябва да се приемат в точното време всяка седмица или на всеки три седмици (в зависимост от Вашия график на дозиране). Това помага на лекарството да действа най -добре.
Изчистването на Herceptin от тялото може да отнеме до 7 месеца. Следователно, Вашият лекар може да реши да продължи да следи сърдечната Ви функция дори след приключване на лечението.
Ако имате някакви допълнителни въпроси относно употребата на това лекарство, попитайте Вашия лекар, фармацевт или медицинска сестра
Странични ефекти Какви са страничните ефекти на Herceptin
Както всички лекарства, Herceptin може да предизвика нежелани реакции, въпреки че не всеки ги получава. Някои от тези нежелани реакции могат да бъдат сериозни и може да изискват хоспитализация.
По време на инфузията с Herceptin могат да възникнат реакции като втрисане, треска и други грипоподобни симптоми. Тези ефекти са много чести (могат да засегнат повече от 1 на 10 души). Други симптоми, свързани с инфузията, са: гадене, повръщане, болка, увеличаване на мускулите напрежение и треперене, главоболие, замаяност, затруднено дишане, хрипове, високо или ниско кръвно налягане, нарушения на сърдечния ритъм (сърцебиене, ускорен или неравномерен сърдечен ритъм), подуване на лицето или устните, кожен обрив и усещане за умора. Някои от тези симптоми могат да бъдат тежки и някои пациенти са починали (вж. Точка 2 "Предупреждения и предпазни мерки").
Тези ефекти се проявяват главно при първата интравенозна инфузия ("капене" във вената) и през първите няколко часа след началото на инфузията. Те обикновено са временни. Ще бъдете наблюдавани от медицински специалист по време на инфузията и най -малко шест часа след започване на първата инфузия и в продължение на два часа след започване на останалите инфузии. лечение за противодействие на нежеланите ефекти. Инфузията може да продължи след подобряване на симптомите.
Понякога симптомите започват повече от шест часа след започване на инфузията. Ако това се случи с вас, незабавно се свържете с Вашия лекар. Понякога симптомите могат да се подобрят и след това да се влошат по -късно.
Други нежелани реакции могат да се появят по всяко време по време на лечението с Herceptin, не само във връзка с инфузия. Сърдечни проблеми понякога могат да възникнат по време на лечението и понякога след приключване на лечението и могат да бъдат сериозни. Те включват отслабване на кръвта. Сърдечен мускул, който може водят до сърдечна недостатъчност, възпаление (подуване, зачервяване, топлина и болка) на лигавицата на сърцето и нарушения на сърдечния ритъм. Това може да доведе до симптоми като:
- задух (дори през нощта),
- кашлица,
- задържане на течности (подуване) в краката или ръцете,
- сърцебиене (ускорен или неравномерен сърдечен ритъм).
Вашият лекар ще следи сърцето Ви редовно по време на лечението, но трябва незабавно да уведомите Вашия лекар, ако забележите някой от горните симптоми.
Ако получите някой от горните симптоми, когато сте приключили лечението с Herceptin, трябва да посетите Вашия лекар и да го информирате за предишното Ви лечение с Herceptin.
Много чести нежелани реакции на Herceptin (могат да засегнат повече от 1 на 10 души):
- инфекции
- диария
- запек
- изгаряния в гърдите (диспепсия)
- слабост
- кожен обрив
- болка в гърдите
- болка в корема
- болки в ставите
- нисък брой червени кръвни клетки и бели кръвни клетки (които помагат в борбата с инфекциите), понякога свързани с треска
- мускулна болка
- конюнктивит
- прекомерно разкъсване
- кървене от носа
- сополив нос
- косопад
- тремор
- горещи вълни
- виене на свят
- проблеми с ноктите
- отслабване
- загуба на апетит
- невъзможност за сън (безсъние)
- Променен вкус
- Нисък брой тромбоцити
- Изтръпване или изтръпване на пръстите на ръцете и краката
- Зачервяване, подуване или мехури в устата и / или гърлото
- Болка, подуване, зачервяване или изтръпване на ръцете и / или краката
Чести нежелани реакции на Herceptin (могат да засегнат до 1 на 10 души):
- алергични реакции
- сухота в устата и кожата
- инфекции на гърлото
- сухи очи
- инфекции на пикочния мехур и кожата
- изпотяване
- Херпес зостер
- умора и неразположение
- възпаление на синусите
- бил притеснен
- възпаление на панкреаса или черния дроб
- депресия
- бъбречни нарушения
- промени в мисленето
- повишен мускулен тонус или напрежение (хипертония)
- астма
- болка в ръцете и / или краката
- белодробни нарушения
- сърбящ обрив
- болки в гърба
- сънливост
- болки в шията
- натъртвания
- костна болка
- хемороиди
- акне
- сърбеж
- крампи на краката
Нечестите нежелани реакции на Herceptin могат да засегнат до 1 на 100 души:
- глухота
- обрив с утайки
Редки нежелани реакции на Herceptin: могат да засегнат до 1 на 1000 души:
- слабост
- жълтеница
- възпаление / белези на белите дробове
Други нежелани реакции, които са съобщени при употребата на Herceptin: честотата не може да бъде оценена от наличните данни:
- аномалии или промени в съсирването на кръвта
- анафилактични реакции
- високи нива на калий
- подуване на мозъка
- подуване или кървене зад очите
- подуване на сърдечната мембрана
- забавен сърдечен ритъм
- шок
- анормален сърдечен ритъм
- дихателен дистрес
- дихателна недостатъчност
- остро натрупване на течност в белите дробове
- остро стесняване на дихателните пътища
- необичайно понижаване на нивата на кислород в кръвта
- подуване на гърлото
- затруднено дишане в легнало положение
- увреждане / недостатъчност на черния дроб
- подуване на лицето, устните и гърлото
- бъбречна недостатъчност необичайно понижаване на нивата на течности около бебето в матката
- нарушение на развитието на белите дробове в матката
- анормално развитие на бъбреците в матката
Някои от страничните ефекти, които се появяват, може да се дължат на рак на гърдата. Ако приемате Herceptin в комбинация с химиотерапия, някои от тези странични ефекти също могат да се дължат на химиотерапията.
Ако получите някоя от нежеланите реакции, моля уведомете Вашия лекар, фармацевт или медицинска сестра.
Докладване на странични ефекти
Ако получите някакви нежелани реакции, говорете с Вашия лекар, фармацевт или медицинска сестра. предоставете повече информация за безопасността на това лекарство.
Срок на годност и задържане
Съхранявайте това лекарство на място, недостъпно за деца.
Не използвайте това лекарство след срока на годност, отбелязан върху картонената опаковка и етикета на флакона след „Годен до:” Срокът на годност се отнася до последния ден от този месец.
Съхранявайте в хладилник (2 ° C - 8 ° C).
Инфузионните разтвори трябва да се използват веднага след разреждането. Не използвайте Herceptin, ако забележите някакви частици или промени в цвета преди приложение.
Лекарствата не трябва да се изхвърлят чрез отпадъчни води или битови отпадъци. Попитайте Вашия фармацевт как да изхвърлите лекарствата, които вече не използвате. Това ще помогне за опазването на околната среда.
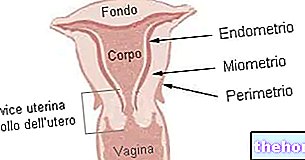
Състав и лекарствена форма
Какво съдържа Herceptin
- Активното вещество е трастузумаб. Всеки флакон съдържа 150 mg трастузумаб, който трябва да се разтвори в 7,2 ml вода за инжекции Полученият разтвор съдържа приблизително 21 mg / ml трастузумаб.
- Другите съставки са L-хистидин хидрохлорид, L-хистидин, α дихидрат, α-трехалоза, полисорбат 20.
Как изглежда Herceptin и какво съдържа опаковката
Herceptin е прах за концентрат за инфузионен разтвор, който се доставя в стъклен флакон, запечатан с гумена запушалка, който съдържа 150 mg трастузумаб. Прахът е бяла до светложълта лиофилизирана пелета. Всяка опаковка съдържа 1 флакон с прах.
Източник на листовката: AIFA (Италианска агенция по лекарствата). Съдържание, публикувано през януари 2016 г. Наличната информация може да не е актуална.
За да имате достъп до най-актуалната версия, препоръчително е да получите достъп до уебсайта на AIFA (Италианска агенция по лекарствата). Отказ от отговорност и полезна информация.
01.0 ИМЕ НА ЛЕКАРСТВЕНИЯ ПРОДУКТ
ХЕРЦЕПТИН 150 МГ ПРАХ ЗА КОНЦЕНТРАТ ЗА РАЗТВОР ЗА ИНФУЗИЯ
02.0 КАЧЕСТВЕН И КОЛИЧЕСТВЕН СЪСТАВ
Един флакон съдържа 150 mg трастузумаб, хуманизирано IgG1 моноклонално антитяло, произведено от клетъчна култура на бозайници (клетки от яйчници на китайски хамстер) в суспензия, пречистена чрез афинитетна хроматография и йонен обмен, със специфични вирусни процедури за инактивиране и отстраняване.
Приготвеният разтвор на Herceptin съдържа 21 mg / ml трастузумаб.
За пълния списък на помощните вещества (вижте точка 6.1).
03.0 ЛЕКАРСТВЕНА ФОРМА
Прах за концентрат за инфузионен разтвор.
Бял до светложълт лиофилизиран прах.
04.0 КЛИНИЧНА ИНФОРМАЦИЯ
04.1 Терапевтични показания
Рак на гърдата
Метастатичен рак на гърдата
Herceptin е показан за лечение на възрастни пациенти с HER2 позитивен метастатичен рак на гърдата (MBC):
• като монотерапия за лечение на пациенти, които са получили поне два режима на химиотерапия за метастатично заболяване. По -рано прилаганата химиотерапия трябва да е съдържала поне един антрациклин и един таксан, освен ако пациентът не е подходящ за такова лечение. Пациентите с положителни хормонални рецептори също трябва да не са реагирали на хормонална терапия, освен ако пациентът не е подходящ за такова лечение.
• в комбинация с паклитаксел за лечение на пациенти, които не са получавали химиотерапия за тяхното метастатично заболяване и за които лечението с антрациклини не е показано.
• в комбинация с доцетаксел за лечение на пациенти, които не са получавали химиотерапия за тяхното метастатично заболяване.
• в комбинация с ароматазен инхибитор при лечението на пациенти в постменопауза с положителен хормон рецепторен МВС, който преди това не е бил лекуван с трастузумаб.
Рак на гърдата в ранен стадий
Herceptin е показан за лечение на възрастни пациенти с HER2 позитивен ранен рак на гърдата (EBC):
• след операция, химиотерапия (неоадювантна или адювантна) и лъчетерапия (ако е приложимо) (вж. Точка 5.1)
• след адювантна химиотерапия с доксорубицин и циклофосфамид, в комбинация с паклитаксел или доцетаксел.
• в комбинация с адювантна химиотерапия с доцетаксел и карбоплатин.
• в комбинация с неоадювантна химиотерапия, последвана от адювантна терапия с Herceptin, при локално напреднало заболяване (включително възпалителна форма) или при тумори с диаметър> 2 cm (вж. Точки 4.4 и 5.1).
Herceptin трябва да се използва само при пациенти с метастатичен или ранен стадий на рак на гърдата, чиито тумори показват свръхекспресия на HER2 или амплификация на гена HER2, както е определено чрез точен и валидиран тест (вж. Точки 4.4 и 5.1).
Метастатичен рак на стомаха
Херцептин в комбинация с капецитабин или 5-флуороурацил и цисплатин е показан за лечение на възрастни пациенти с метастатичен аденокарцином на стомаха или гастроезофагеален възел HER2 положителни, които преди това не са получавали противораково лечение за метастатично заболяване.
Herceptin трябва да се дава само на пациенти с метастатичен стомашен рак (MGC), чиито тумори имат свръхекспресия на HER2, дефинирана като резултат от IHC2 + и потвърдена от резултат от SISH или FISH, или определена като резултат от IHC3 +. Трябва да се използват точни и утвърдени методи за определяне (вж. Точки 4.4 и 5.1).
04.2 Дозировка и начин на приложение
Измерването на експресията на HER2 е задължително преди започване на терапията (вж. Точки 4.4 и 5.1). Лечението с Herceptin трябва да се започва само от лекар с опит в прилагането на цитотоксична химиотерапия (вж. Точка 4.4) и трябва да се прилага само от здравен работник .
Важно е да проверите етикета на лекарството, за да се уверите, че правилната формулировка (интравенозна или подкожна фиксирана доза) се прилага на пациента, както е предписано. Herceptin интравенозна формулировка не е предназначена за подкожно приложение и трябва да се прилага само чрез интравенозна инфузия.
Преминаването от лечение с Herceptin интравенозно лекарство към лечение с Herceptin подкожна форма и обратно, прилагано на всеки три седмици (q3w), е изследвано в проучване MO22982 (вж. Точка 4.8).
За да се избегнат лекарствени грешки, важно е да проверите етикетите на флакона, за да се уверите, че лекарството, което приготвяте и прилагате, е Herceptin (трастузумаб), а не Kadcyla (trastuzumab emtansine).
Дозировка
Метастатичен рак на гърдата
Администриране на всеки три седмици
Препоръчителната начална натоварваща доза е 8 mg / kg телесно тегло. Препоръчителната поддържаща доза на триседмични интервали е 6 mg / kg телесно тегло, започвайки три седмици след натоварващата доза.
Седмично администриране
Препоръчителната начална зареждаща доза на Herceptin е 4 mg / kg телесно тегло. Препоръчителната седмична поддържаща доза на Herceptin е 2 mg / kg телесно тегло, започвайки една седмица след натоварващата доза.
Приложение в комбинация с паклитаксел или доцетаксел
В основните проучвания (H0648g, M77001), паклитаксел или доцетаксел са прилагани в деня след първата доза Herceptin (за дозата, вижте Кратката характеристика на продукта (SmPC) на паклитаксел или доцетаксел) и непосредствено след следващите дози Herceptin, ако предишната Дозата на Herceptin се понася добре.
Приложение в комбинация с ароматазен инхибитор
В основното проучване (BO16216) Herceptin и анастрозол се прилагат от първия ден. Няма ограничения за времето на прилагане на Herceptin и анастрозол (за дозата вижте SmPC за анастрозол или други ароматазни инхибитори).
Ранен стадий на рак на гърдата
Администриране на всеки три седмици и седмично
Когато се прилага три пъти седмично, препоръчителната начална зареждаща доза на Herceptin е 8 mg / kg телесно тегло. Препоръчителната поддържаща доза на Herceptin на триседмични интервали е 6 mg / kg телесно тегло, започвайки три седмици след натоварващата доза.
При седмично приложение (начална натоварваща доза от 4 mg / kg, последвана от 2 mg / kg веднъж седмично) едновременно с паклитаксел след химиотерапия с доксорубицин и циклофосфамид.
Вижте точка 5.1 за доза комбинирана химиотерапия.
Метастатичен рак на стомаха
Администриране на всеки три седмици
Препоръчителната начална натоварваща доза е 8 mg / kg телесно тегло. Препоръчителната поддържаща доза на триседмични интервали е 6 mg / kg телесно тегло, започвайки три седмици след натоварващата доза.
Метастатичен и ранен стадий на рак на гърдата и метастатичен рак на стомаха
Продължителност на лечението
Пациентите с метастатичен рак на гърдата или метастатичен рак на стомаха трябва да бъдат лекувани с Herceptin до прогресиране на заболяването. Пациентите с ранен рак на гърдата трябва да се лекуват с Herceptin в продължение на 1 година или до настъпване на рецидив, в зависимост от това кое от двете настъпи по -рано.Продължителното лечение с EBC за повече от една година не се препоръчва (вж. Точка 5.1).
Намаляване на дозата
В клинични изпитвания не е направено намаляване на дозата на Herceptin. Пациентите могат да продължат терапията с Herceptin по време на периоди на обратима, индуцирана от химиотерапия миелосупресия, но трябва да бъдат внимателно проследявани през този период за усложнения, свързани с неутропения. Вижте SmPC на паклитаксел, доцетаксел или инхибитор на ароматазата, за да намалите или забавите дозата.
Ако процентът на фракция на изтласкване на лявата камера (LVEF) намалява ≥ 10 точки спрямо изходното ниво и пада под 50%, дозирането трябва да се преустанови и оценката на LVEF да се повтори в рамките на приблизително 3 седмици. Ако LVEF не се подобри или намалее допълнително или ако се развие симптоматична застойна сърдечна недостатъчност (ХСН), преустановяването на Herceptin трябва да бъде сериозно обмислено, освен ако ползите за отделния пациент надвишават рисковете. Всички тези пациенти ще трябва да бъдат прегледани от кардиолог и след време проследявани.
Пропуснати дози
Ако пациентът е пропуснал доза Herceptin за седмица или по -малко, обичайната поддържаща доза Herceptin (седмично: 2 mg / kg, на всеки 3 седмици: 6 mg / kg) трябва да се приложи възможно най -скоро. Не чакайте следващия планиран цикъл. Последващите поддържащи дози на Herceptin трябва да се прилагат 7 или 21 дни по -късно в зависимост от съответния режим на дозиране: седмично или на всеки три седмици.
Ако пациентът е пропуснал доза Herceptin за повече от една седмица, нова натоварваща доза Herceptin трябва да се даде след приблизително 90 минути (седмично приложение: 4 mg / kg, приложение на всеки 3 седмици: 8 mg / kg) веднага щом възможен. Последващите поддържащи дози на Herceptin (седмично приложение: 2 mg / kg, приложение на всеки 3 седмици: съответно 6 mg / kg) трябва да се прилагат 7 или 21 дни по -късно в зависимост от съответния режим на дозиране: седмично или на всеки три седмици.
Конкретни популации
Не са провеждани фармакокинетични проучвания при възрастна популация и при лица с бъбречна или чернодробна дисфункция. При популационен фармакокинетичен анализ възрастта и бъбречното увреждане не променят наличността на трастузумаб.
Педиатрична популация
Няма индикации за специфична употреба на Herceptin в педиатричната популация.
Начин на приложение
Натоварващата доза Herceptin трябва да се прилага като 90 -минутна интравенозна инфузия. Не прилагайте като интравенозна инжекция или интравенозен болус. Интравенозна инфузия на Herceptin трябва да се прилага от здравни специалисти, обучени да управляват анафилаксия, и в присъствието на спешно оборудване. Пациентите трябва да бъдат наблюдавани най-малко шест часа след началото на първата инфузия и два часа след началото на следващите инфузии за симптоми, като треска и втрисане или други симптоми, свързани с инфузията (вж. Точки 4.4 и 4.8. Тези симптоми могат да бъдат контролирани чрез спиране на инфузията или забавяне на скоростта. Инфузията може да бъде възобновена след облекчаване на симптомите.
Ако началната натоварваща доза се понася добре, следващите дози могат да се прилагат като 30 -минутна инфузия.
За инструкции относно разтварянето на Herceptin интравенозен състав преди приложение, вижте точка 6.6.
04.3 Противопоказания
• Известна свръхчувствителност към трастузумаб, към миши протеини или към някое от помощните вещества, изброени в точка 6.1.
• Пациенти с тежка диспнея в покой, поради усложнения на напреднали злокачествени заболявания, или пациенти, изискващи допълнителна кислородна терапия.
04.4 Специални предупреждения и подходящи предпазни мерки при употреба
За да се подобри проследимостта на биологичните лекарства, търговското наименование и номерът на партидата на прилагания продукт трябва да бъдат ясно записани (или декларирани) в медицинската карта на пациента.
Изпитването за HER2 трябва да се извърши в специализирана лаборатория, която може да гарантира адекватно валидиране на аналитичните процедури (вж. Точка 5.1).
Понастоящем няма данни от клинични изпитвания за повторно лечение на пациенти, които преди това са били изложени на Herceptin за адювантно лечение.
Сърдечна дисфункция
Общо внимание
Пациентите, лекувани с Herceptin, са с повишен риск от развитие на ХСН (Клас II-IV според Нюйоркска сърдечна асоциация [NYHA]) или безсимптомна сърдечна дисфункция.Тези събития са наблюдавани при пациенти, лекувани само с Herceptin или в комбинирана терапия с паклитаксел или доцетаксел, особено след химиотерапия с антрациклини (доксорубицин или епирубицин). Те са с умерена до тежка интензивност и са свързани със смърт (вж. Точка 4.8). Освен това трябва да се внимава особено при лечение на пациенти с повишен сърдечен риск, напр. хипертония, потвърдена коронарна артериална болест, ХСН, фракция на изтласкване на лявата камера (LVEF) старост.
Всички кандидати за лечение с Herceptin, но особено пациентите, които преди това са били изложени на лечение с антрациклин и циклофосфамид (АС), трябва да преминат изходна оценка на сърдечния статус, включително анамнеза и физикален преглед, електрокардиограма (ЕКГ), ехокардиограма и / или сканиране с множествена порта (MUGA) или ЯМР. Мониторингът може да помогне за идентифициране на пациенти, които развиват сърдечна дисфункция. Оценката на сърдечната функция, проведена по начина на първоначалната, трябва да се повтаря на всеки 3 месеца по време на лечението и на всеки 6 месеца след прекратяване на лечението до 24 месеца след последното приложение на Herceptin.
Въз основа на популационен фармакокинетичен анализ на всички налични данни (вж. Точка 5.2), трастузумаб може да остане в кръвообращението до 7 месеца след спиране на Herceptin. Пациентите, получаващи антрациклини след прекратяване на лечението с Herceptin, могат да бъдат изложени на повишен риск от сърдечна дисфункция. Ако е възможно, лекарите трябва да избягват терапията с антрациклини до 7 месеца след спиране на Herceptin.Ако се използват антрациклини, сърдечната функция на пациента трябва да се следи отблизо.
Официалната кардиологична оценка трябва да се обмисли при пациенти, които са имали кардиологични проблеми след първоначалния скрининг. Сърдечната функция трябва да се следи по време на лечението при всички пациенти (напр. На всеки 12 седмици). Мониторингът може да помогне при идентифицирането на пациенти, които развиват сърдечна дисфункция. Пациентите, които развият асимптоматична сърдечна дисфункция, могат да се възползват от по-често наблюдение (например на всеки 6-8 седмици). В случай на пациенти, които съобщават за продължаващо намаляване на функцията на лявата камера, но остават безсимптомни, лекарят трябва да обмисли прекратяване на терапията, ако не се наблюдава клинична полза от терапията с Herceptin.
Безопасността от продължаване или рестартиране на Herceptin при пациенти, страдащи от сърдечна дисфункция, не е изследвана в проспективни проучвания. Ако LVEF намалее ≥ 10 точки от изходното ниво и падне под 50%, дозирането трябва да се преустанови и LVEF да се оцени отново в рамките на приблизително 3 седмици. Ако LVEF направи не се подобрява или намалява допълнително, или се развива симптоматична ХСН, преустановяването на Herceptin трябва да бъде сериозно обмислено, освен ако ползите за отделния пациент не се преценяват над рисковете. Тези пациенти трябва да бъдат оценени от кардиолог и проследени във времето.
Ако по време на лечението с Herceptin се появи симптоматична сърдечна недостатъчност, тя трябва да се лекува със стандартни лекарствени терапии за ХСН. Повечето пациенти, които са развили CHF или асимптоматична сърдечна дисфункция в основните проучвания, са се подобрили със стандартното лечение с инхибитор на ангиотензин конвертиращия ензим (ACE) или блокер на ангиотензин рецептор (ARB) и бета -блокер Повечето пациенти със сърдечни симптоми и доказателства за клинична полза, свързани с Herceptin лечението продължава терапията без допълнителни сърдечни клинични събития.
Метастатичен рак на гърдата
Herceptin не трябва да се прилага едновременно с антрациклини в контекста на MBC.
Пациентите с МБЦ, които преди това са получавали антрациклини, също са изложени на риск от сърдечна дисфункция при лечение с Herceptin, въпреки че този риск е по -нисък, отколкото при едновременната употреба на Herceptin и антрациклини.
Ранен стадий на рак на гърдата
При пациенти с EBC кардиологичната оценка, проведена по начина на първоначалната, трябва да се повтаря на всеки 3 месеца по време на лечението и на всеки 6 месеца след спиране на лечението, до 24 месеца след последното приложение на Herceptin. Препоръчва се допълнително наблюдение при пациенти, получаващи химиотерапия на базата на антрациклин, което трябва да се извършва ежегодно до 5 години след последното приложение на Herceptin, или по-дълго, ако се наблюдава продължително намаляване на LVEF.
Пациенти с анамнеза за миокарден инфаркт (MI), стенокардия, изискваща медицинско лечение, предишна или настояща CHF (NYHA клас II-IV), LVEF кардиомиопатия, сърдечна аритмия, изискваща медицинско лечение, клинично значима сърдечна болест на сърцето, лоша контролирана хипертония (контролирана хипертония чрез подходящо стандартно медицинско лечение) и хемодинамично значим перикарден излив бяха изключени от основните изследвания на адювантното и неоадювантното ЕБК лечение с Herceptin. Следователно лечението не може да се препоръча при тези пациенти.
Адювантно лечение
Herceptin не трябва да се прилага едновременно с антрациклини в контекста на адювантно лечение.
Наблюдава се повишена честота на симптоматични и асимптоматични сърдечни събития при пациенти с ранен рак на гърдата, когато Herceptin е прилаган след химиотерапия на базата на антрациклин в сравнение с приложението с доцетаксел и неантрациклин карбоплатин и е по-изразено, когато Herceptin се прилага едновременно с таксаните отколкото когато се прилага последователно на таксаните. Независимо от използвания режим, повечето симптоматични сърдечни събития са настъпили през първите 18 месеца. В едно от 3 основни проучвания, при които проследяване медиана от 5,5 години (BCIRG006) се наблюдава трайно увеличаване на кумулативната честота на симптоматични сърдечни събития или LVEF при пациенти, приемащи Herceptin едновременно с таксан след терапия с антрациклини до 2,37% в сравнение с приблизително 1. 1% в двете сравнения оръжия (антрациклин плюс циклофосфамид, последван от таксан и таксан, карбоплатин и Herceptin).
Четири големи проучвания, проведени в адювантна среда, са идентифицирали сърдечни рискови фактори, включително: по -възрастна възраст (> 50 години), ниски LVEF (антихипертензивни лекарства. При пациенти, лекувани с Herceptin след завършване на адювантна химиотерапия, рискът от сърдечна дисфункция е свързан с по -висока кумулативна доза антрациклини, дадена преди започване на лечението с Herceptin и индекс на телесна маса (ИТМ)> 25 kg / m2.
Неоадювантно-адювантно лечение
При пациенти с EBC, които са кандидати за неоадювантно-адювантно лечение, Herceptin трябва да се прилага едновременно с антрациклини само при пациенти, които не са лекувани с химиотерапия и само с ниски дози антрациклинови схеми, т.е. максимални кумулативни дози доксорубицин 180 mg / m2 или епирубицин 360 mg / m2.
Ако пациентите са лекувани едновременно с пълен курс на ниски дози антрациклини и Herceptin в неоадювантна среда, не трябва да се прилага допълнителна цитотоксична химиотерапия след операцията. В други ситуации решението за необходимостта от допълнителна цитотоксична химиотерапия трябва да се взема според индивидуални фактори.
Към днешна дата опитът от едновременно приложение на трастузумаб с ниски дози антрациклинови схеми е ограничен до две проучвания (MO16432 и BO22227).
В основно проучване MO16432, Herceptin се прилага едновременно с неоадювантна химиотерапия, съдържаща три курса на доксорубицин (кумулативна доза от 180 mg / m2).
Честотата на симптоматична сърдечна дисфункция е 1,7% в рамото, съдържащо Herceptin.
Основното проучване BO22227 е проектирано да демонстрира не по-ниско ниво на лечение с подкожна форма на Herceptin в сравнение с Herceptin интравенозна формулировка въз основа на ко-първичните крайни точки на ПК и ефикасността (Ctrough на трастузумаб от цикъл 8 преди дозиране и процент на pCR при окончателна операция, съответно) (вж. точка 5.1 от SmPC на подкожната формулировка на Herceptin). В основното проучване BO22227, Herceptin е прилаган едновременно с неоадювантна химиотерапия, съдържаща четири курса на епирубицин (кумулативна доза от 300 mg / m2); при средно проследяване от 40 месеца, честотата на застойна сърдечна недостатъчност е 0,0% във венозно рамото на Herceptin.
Клиничният опит при пациенти на възраст над 65 години е ограничен.
Реакции, свързани с инфузията, и свръхчувствителност
Съобщавани са сериозни нежелани реакции, свързани с инфузията на Herceptin, включително диспнея, хипотония, хрипове, хипертония, бронхоспазъм, надкамерна тахиаритмия, намалено насищане с кислород, анафилаксия, дихателен дистрес, уртикария и ангиоедем (вж. Точка 4.8). Премедикацията може да се използва за намаляване на риска от подобни събития. Повечето от тези събития се появяват по време или в рамките на 2,5 часа от началото на първата инфузия.Ако има инфузионна реакция, инфузията с Herceptin трябва да бъде спряна или скоростта на инфузията да се забави и пациентът трябва да бъде наблюдаван до отзвучаване на всички наблюдавани симптоми (вж. Точка 4.2 Тези симптоми могат да бъдат лекувани с аналгетик / антипиретик, като например меперидин или парацетамол, или с антихистамин като дифенхидрамин. поддържаща терапия, като кислород, бета -агонисти и кортикостероиди. В редки случаи тези реакции са свързани с клинично протичане, завършващо с фатален изход. Пациентите, които изпитват диспнея в покой, поради усложнения на напреднали тумори и съпътстващи заболявания, могат да бъдат в по -голям риск по -висока, за да получите фатална реакция към инфузията. Следователно тези пациенти не трябва да се лекуват с Herceptin (вж. Точка 4.3).
Съобщавани са и първоначални подобрения, последвани от клинично влошаване и забавени реакции с бързо клинично влошаване. Смъртните случаи са настъпили в рамките на часове и до една седмица след инфузията.В много редки случаи пациентите са имали появата на инфузионни реакции и белодробни симптоми повече от шест часа след започване на инфузията с Herceptin. Пациентите трябва да бъдат предупредени за възможността за такова забавено начало и трябва да бъде инструктирано да се свърже с техния лекар, ако това се случи.
Белодробни събития
Съобщавани са тежки белодробни събития при употреба на Herceptin в постмаркетинговия режим (вж. Точка 4.8). Тези събития понякога са били фатални. Съобщавани са и случаи на интерстициална белодробна болест, включително белодробни инфилтрати, синдром на остър респираторен дистрес, пневмония. възпаление, плеврален излив, респираторен дистрес, остър белодробен оток и дихателна недостатъчност.Рисковите фактори, свързани с интерстициална белодробна болест, включват предишна или съпътстваща терапия с други антинеопластични лечения, като таксани, гемцитабин, винорелбин и лъчетерапия, за които такава връзка вече е известна . Тези събития могат да възникнат в контекста на инфузионна реакция или да имат забавено начало. Пациентите, които изпитват диспнея в покой, поради усложнения на напреднали тумори и съпътстващи заболявания, могат да бъдат изложени на по -висок риск от преживяване на събития. Тези пациенти Поради това nti не трябва да се лекува с Herceptin (вж. точка 4.3). При наличие на белодробно възпаление трябва да се внимава, особено при пациенти, лекувани едновременно с таксани.
04.5 Взаимодействия с други лекарствени продукти и други форми на взаимодействие
Не са провеждани официални проучвания за лекарствени взаимодействия. В клинични проучвания не са наблюдавани клинично значими взаимодействия между Herceptin и едновременно прилаганите лекарствени продукти.
Ефект на трастузумаб върху фармакокинетиката на други антинеопластични средства
Фармакокинетичните данни от проучвания BO15935 и M77004 при жени с HER2 позитивен метастатичен рак на гърдата предполагат, че експозицията на паклитаксел и доксорубицин (и техните основни метаболити 6-α хидроксил-паклитаксел, POH и доксорубицинол, DOL) не се променя от наличието на трастузумаб (IV натоварваща доза 8 mg / kg или 4 m / kg, последвана от 6 mg / kg q3w или 2 mg / kg q1w IV, съответно).
Въпреки това, трастузумаб може да увеличи общата експозиция на метаболит на доксорубицин (7-дезокси-13 дихидро-доксорубицинон, D7D). Биоактивността на D7D и клиничният ефект от увеличаването на този метаболит са неясни.
Данните от проучване JP16003, еднократно с Herceptin (интравенозна натоварваща доза 4 mg / kg и IV 2 mg / kg седмично) и доцетаксел (60 mg / m2 IV), проведено при японки с HER2 позитивен метастатичен рак на гърдата, предполагат, че едновременната употреба приложението на Herceptin няма ефект върху фармакокинетиката на доцетаксел при еднократна доза. JP19959 е подпроучване на проучване BO18255 (ToGA), проведено при японски мъже и жени с напреднал рак на стомаха за изследване на фармакокинетичния профил на капецитабин и цисплатин, прилагани със или без Herceptin. Резултатите от това подпроучване показват, че експозицията на биоактивни метаболити (напр. 5-FU) на капецитабин не се е променила при едновременната употреба на монотерапия с цисплатин или цисплатин с Herceptin. Въпреки това, самият капецитабин показва по-високи концентрации и по-дълъг полуживот, когато се комбинира с Herceptin. Данните показват също, че фармакокинетиката на цисплатин не се е променила при едновременната употреба на капецитабин или капецитабин в комбинация с Herceptin.
Фармакокинетичните данни от проучване H4613g / GO01305 при пациенти с метастатичен или локално напреднал неоперабилен HER2-позитивен рак на гърдата предполагат, че трастузумаб не повлиява фармакокинетиката на карбоплатина.
Ефекти на антинеопластиците върху фармакокинетиката на трастузумаб
Сравняването на симулирани серумни концентрации на трастузумаб след монотерапия с Herceptin (4 mg / kg натоварваща доза / 2 mg / kg q1w IV) и серумни концентрации, наблюдавани при японки с HER2 позитивен метастатичен рак на гърдата (проучване JP16003), показват, че едновременното приложение на доцетаксел няма ефект относно фармакокинетиката на трастузумаб.
Сравнение на фармакокинетичните данни от две проучвания фаза II (BO15935 и M77004) и едно проучване фаза III (H0648g), при което пациентите са получавали едновременно лечение с Herceptin и паклитаксел, и две проучвания от фаза II, в които Herceptin е прилаган като монотерапия (W016229 и MO16982), при жени с HER2 позитивен метастатичен рак на гърдата, показва, че индивидуалните и средните най -ниски серумни концентрации на трастузумаб варират в рамките на и между проучванията, но не е ясен ефектът от едновременното приложение на паклитаксел върху фармакокинетиката на трастузумаб. Сравнение на фармакокинетичните данни на трастузумаб от проучване M77004, при което жени с HER2-позитивен метастатичен рак на гърдата са получавали едновременно лечение с Herceptin, паклитаксел и доксорубицин, и фармакокинетични данни на трастузумаб в проучванията, при които Herceptin е прилаган самостоятелно (H0649g) или в комбинация с антрациклин плюс циклофосфамид или паклитаксел (проучване H0648g), предполага, че доксорубицин и паклитаксел нямат ефект върху фармакокинетиката на трастузумаб.
Фармакокинетичните данни от проучване H4613g / GO01305 предполагат, че карбоплатин няма ефект върху фармакокинетиката на трастузумаб.
Едновременното приложение на анастрозол изглежда не повлиява фармакокинетиката на трастузумаб.
04.6 Бременност и кърмене
Жени в детеродна възраст
Жените с детероден потенциал трябва да бъдат информирани за необходимостта от използване на ефективна контрацепция по време на лечението с Herceptin и в продължение на 7 месеца след края на лечението (вж. Точка 5.2).
Бременност
Проучвания за репродукция са проведени при маймуни cynomolgus при дози до 25 пъти седмичната поддържаща доза при хора от 2 mg / kg Herceptin за интравенозно приложение и не разкрива данни за нарушена фертилитет или увреждане на плода.Плацентарен трансфер на трастузумаб е наблюдаван през периода на развитие. ) и късно (120-150 дни от бременността). Не е известно дали Herceptin може да повлияе на репродуктивната способност. Тъй като проучванията върху репродукцията при животни не винаги предсказват ефектите при „мъжки пол, Herceptin трябва да се избягва по време на бременност, освен ако потенциалните ползи за майката надвишават потенциалните рискове за плода.
Има постмаркетингови съобщения за нарушено бъбречно развитие и / или функция във връзка с олигохидрамниони, някои свързани с фатална фетална белодробна хипоплазия, при бременни жени, лекувани с Herceptin. В случай на бременност жената трябва да бъде информирана за възможността за увреждане на плода. Внимателно наблюдение от мултидисциплинарен екип е желателно, ако бременна жена се лекува с Herceptin или ако настъпи бременност по време на лечението с Herceptin или в рамките на 7 месеца след последната доза от лекарството.
Време за хранене
Проучване при маймуни Cynomolgus по време на кърмене, при дози 25 пъти по -високи от седмичната поддържаща доза при хора от 2 mg / kg Herceptin за интравенозно приложение, показва, че трастузумаб се секретира в млякото. Наличието на трастузумаб в неонаталния маймунски серум не е свързано с никакви неблагоприятни ефекти върху растежа или развитието от раждането до 1 -месечна възраст. Не е известно дали трастузумаб се отделя в кърмата при хора.Тъй като човешкият IgG1 се секретира в кърмата и потенциалният риск от увреждане на новороденото не е известен, жените не трябва да кърмят по време на лечението с Herceptin и в продължение на 7 месеца след последната доза.
Плодовитост
Няма налични данни за плодовитостта.
04.7 Ефекти върху способността за шофиране и работа с машини
Herceptin няма или има незначително влияние върху способността за шофиране и работа с машини. Пациентите, които развият симптоми, свързани с инфузията (вж. Точка 4.4), трябва да бъдат посъветвани да не шофират и не работят с машини, докато симптомите не отзвучат.
04.8 Нежелани реакции
Обобщение на профила на безопасност
Най -сериозните и / или чести нежелани реакции, съобщени до момента с употребата на Herceptin (интравенозен състав и подкожен състав), включват: сърдечна дисфункция, инфузионни реакции, хематотоксичност (особено неутропения), инфекции и белодробни нежелани реакции.
Табличен списък на нежеланите реакции
В този раздел са използвани следните категории честоти: много чести (≥1 / 10), чести (≥1 / 100,
Таблица 1 представя нежелани реакции, които са докладвани при употребата на интравенозно Herceptin самостоятелно или в комбинация с химиотерапия в основни клинични изпитвания и в постмаркетинговите условия.
Всички включени термини се отнасят до най -високия процент, наблюдаван при ключови клинични проучвания.
Таблица 1: Нежелани реакции, съобщени при интравенозно приложение на Herceptin самостоятелно или в комбинация с химиотерапия в основни клинични изпитвания (N = 8386) и в постмаркетинговия период
+ Показва нежелани реакции, съобщени във връзка с фатален изход.
1 Показва нежелани реакции, съобщени до голяма степен във връзка с реакции, свързани с инфузията. Няма специфични проценти за тях.
* Наблюдавано при комбинирана терапия след лечение с антрациклини, в комбинация с таксани.
Описание на специфични нежелани реакции
Сърдечна дисфункция
Застойна сърдечна недостатъчност (NYHA клас II-IV) е честа нежелана реакция, свързана с употребата на Herceptin и е свързана с фатален изход (вж. Точка 4.4). При пациентите, лекувани с Herceptin, са наблюдавани признаци и симптоми на сърдечна дисфункция като диспнея, ортопнея, повишена кашлица, белодробен оток, s3 галоп, намалена камерна фракция на изтласкване.
В 3 основни клинични проучвания с Herceptin като адювант, прилаган в комбинация с химиотерапия, честотата на сърдечна дисфункция от степен 3/4 (по -специално симптоматична застойна сърдечна недостатъчност) е сходна при пациенти, получаващи само химиотерапия (напр. Тези, които не са получавали Herceptin) и при пациенти получаващи Herceptin последователно след таксан (0,3-0,4 %). Най-високият процент се наблюдава при пациенти, получаващи Herceptin едновременно с таксан (2,0 %). Опитът с едновременно приложение на Herceptin и ниски дози антрациклинови схеми в неоадювантната среда е ограничен (вж. точка 4.4).
Когато Herceptin е бил даван след завършване на адювантна химиотерапия, сърдечна недостатъчност NYHA клас III-IV се наблюдава при 0,6% от пациентите в лекуваната ръка в продължение на една година след средно проследяване от 12 месеца. В проучване BO16348 след средно проследяване от 8 години, честотата на тежки ХСН (NYHA клас III и IV) в едногодишното рамо с Herceptin е 0,8%, а честотата на дисфункция на лявата камера е леко симптоматична и безсимптомна е 4,6% .
Тежка обратимост на ХСН се наблюдава при 71,4% от пациентите, лекувани с Herceptin (определена като последователност от най -малко две последователни стойности на LVEF ≥50% след събитието). Обратимостта е демонстрирана при 79,5% от пациентите. От леко симптоматични и асимптоматични дисфункция на лявата камера Приблизително 17% от събитията, свързани със сърдечна дисфункция, са настъпили след завършване на лечението с Herceptin.
В основните проучвания за лечение на метастатично заболяване с интравенозен състав на Herceptin, честотата на сърдечна дисфункция варира между 9% и 12%, когато лекарството се прилага в комбинация с паклитаксел в сравнение с 1% - 4% само за паклитаксел. При монотерапията процентът е 6% - 9%. Най -високата честота на сърдечна дисфункция се наблюдава при пациенти, приемащи Herceptin едновременно с антрациклини / циклофосфамид (27%), и е значително по -висока, отколкото само с антрациклини / циклофосфамид (7% - 10%). В последващо клинично проучване с проспективно проследяване на сърдечната функция е установено, че честотата на симптоматична застойна сърдечна недостатъчност е 2,2% при пациенти, лекувани с Herceptin и доцетаксел, в сравнение с 0% при пациенти, лекувани с монотерапия с доцетаксел. Част от пациентите (79% ), които са развили сърдечна дисфункция в тези клинични изпитвания, са се подобрили след получаване на стандартно медицинско лечение за застойна сърдечна недостатъчност.
Инфузионни реакции, реакции от алергичен тип и свръхчувствителност
Смята се, че приблизително 40% от пациентите, лекувани с Herceptin, ще получат някаква форма на инфузионна реакция, но повечето инфузионни реакции са с лека до умерена интензивност (система за оценяване NCI-CTC) и са склонни да се появят в началото на лечението, т.е. , две и три, с по -малка честота в следващите инфузии.Такива реакции включват втрисане, треска, диспнея, хипотония, хрипове, бронхоспазъм, тахикардия, намалено насищане с кислород, дихателен дистрес, обрив, гадене, повръщане и главоболие (вж. Точка 4.4). в зависимост от показанията, начина на събиране на данни и прилагането на трастузумаб едновременно с химиотерапия или монотерапия.
Тежки анафилактични реакции, изискващи незабавни допълнителни интервенции, обикновено могат да възникнат както при първата, така и при втората инфузия на Herceptin (вж. Точка 4.4) и са свързани с фатален изход.
В изолирани случаи са наблюдавани анафилактоидни реакции.
Хематотоксичност
Фебрилната неутропения и левкопенията са много често наблюдавани събития. Често развиващите се нежелани реакции включват: анемия, тромбоцитопения и неутропения. Честотата на епизодите на хипопротромбинемия е неизвестна. Рискът от неутропения може да бъде леко повишен, когато трастузумаб се прилага с доцетаксел след терапия с антрациклини.
Белодробни събития
Тежки белодробни нежелани реакции се появяват във връзка с употребата на Herceptin и са свързани с фатален изход. Те включват, но не се ограничават до, белодробни инфилтрати, синдром на остър респираторен дистрес, пневмония, белодробно възпаление, плеврален излив, дихателен дистрес, остра белодробна болест оток и дихателна недостатъчност (вж. точка 4.4).
Подробности за мерките за минимизиране на риска, които са в съответствие с Европейския план за управление на риска, са представени в Специалните предупреждения и предпазни мерки за употреба (раздел 4.4).
Имуногенност
В условията на неоадювантно-адювантно лечение с EBC 8,1% (24/296) от пациентите, лекувани с интравенозен Herceptin, развиват антитела срещу трастузумаб (независимо от наличието на антитела в началото). Неутрализиращи антитела към трастузумаб бяха открити в проби след изходното ниво при 2 от 24 пациенти, лекувани с интравенозен Herceptin.
Клиничното значение на тези антитела е неизвестно; обаче фармакокинетиката, ефикасността (определена чрез пълен патологичен отговор [pCR]) и безопасността на интравенозния Herceptin, определени от появата на реакции, свързани с приложението (ARRs), не изглеждат компрометирани от тези антитела.
Няма данни за имуногенност за Herceptin при рак на стомаха.
Преминаване от лечение с Herceptin интравенозен състав към лечение с Herceptin подкожна форма и обратно
Проучване MO22982 изследва прехода от лечение с Herceptin интравенозен състав към лечение с Herceptin подкожен състав с основна цел да се оцени предпочитанието на пациента към интравенозно или подкожно приложение на трастузумаб. Проучването анализира 2 кохорти (едната е лекувана с подкожната форма във флакон, а другата с подкожната формулировка чрез устройство за доставяне), като се използва кръстосан дизайн с 2 рамена, при което 488 пациенти са рандомизирани в една от две различни последователности на лечение с Herceptin, дадени на всеки три седмици (iv [Цикли 1-4] → sc [Цикли 5-8] или sc [Цикли 1-4] → iv [Цикли 5-8]). Нелекувани с лечение с Herceptin IV лица (20,3%) или предварително изложени IV Herceptin (79,7%). За IV → sc последователност (комбинирани кохорти от подкожен флакон и формулировка на устройство за подкожно приложение) процентите, свързани с нежеланите събития (от всички степени), бяха описани съответно преди превключването (цикли 1-4) и след превключването (цикли 5-8) като 53,8% срещу 56,4%; за последователността sc → ev (комбинирани кохорти от scin флакон и s.c. чрез устройството за доставка), честотата на нежеланите събития (всички степени) е описана преди превключване и след превключване като 65,4% спрямо 48,7%.
Преди преминаването (цикли 1-4) честотата на поява на сериозни нежелани събития, нежелани събития от степен 3 и прекратяване на лечението поради нежелани събития са били ниски (
Докладване на предполагаеми нежелани реакции
Съобщаването на предполагаеми нежелани реакции, настъпили след разрешаване на лекарствения продукт, е важно, тъй като позволява непрекъснато наблюдение на съотношението полза / риск на лекарствения продукт. От медицинските специалисти се изисква да съобщават за всякакви предполагаеми нежелани реакции чрез националната система за докладване. “Адрес www. agenziafarmaco.gov.it/it/responsabili.
04.9 Предозиране
В клинични проучвания при хора не са докладвани случаи на предозиране. Единични дози Herceptin, използвани самостоятелно, над 10 mg / kg не са прилагани в клинични проучвания. До това ниво дозите се понасят добре.
05.0 ФАРМАКОЛОГИЧНИ СВОЙСТВА
05.1 Фармакодинамични свойства
Фармакотерапевтична група: Антинеопластични средства, моноклонални антитела, ATC код: L01XC03
Трастузумаб е рекомбинантно хуманизирано IgG1 моноклонално антитяло срещу рецептор 2 на човешки епителен растежен фактор (HER2). Свръхекспресия на HER2 се наблюдава при 20% -30% от първичните ракови заболявания на гърдата. на място флуоресцентна (FISH) или хибридизация на място хромогенни (CISH) са показали, че има "широка вариабилност на HER2 позитивността в диапазона от 6,8% до 34,0% за IHC и 7,1% до 42,6% за FISH."Проучванията показват, че пациентите с рак на гърдата с свръхекспресия на HER2 имат по-кратка преживяемост без заболяване от пациентите с рак без свръхекспресия на HER2. Извънклетъчният домен на рецептора (ECD, p105) може да бъде освободен в кръвния поток и измерен в серумни проби.
Механизъм на действие
Трастузумаб се свързва с „висок афинитет и специфичност към поддомейн IV, перимембранозен регион на извънклетъчния домейн на HER2. Свързването на трастузумаб с HER2 инхибира лиганд-независимото сигнализиране на HER2 и предотвратява протеолитичното разцепване на неговия извънклетъчен домен, механизъм на активиране на HER2 Следователно, трастузумаб демонстрира и двете инвитро че при животни, за да бъде в състояние да инхибира пролиферацията на човешки туморни клетки, които свръхекспресират HER2. Освен това, трастузумаб е мощен медиатор на клетъчно-медиирана антитела зависима цитотоксичност (ADCC). Инвитро Доказано е, че ADCC, медииран от трастузумаб, се проявява за предпочитане върху туморни клетки с свръхекспресия на HER2 над туморни клетки, които не свръхекспресират HER2.
Откриване на свръхекспресия на HER2 или усилване на гена на HER2
Откриване на свръхекспресия на HER2 или усилване на гена на HER2 при рак на гърдата
Herceptin трябва да се използва само при пациенти с рак със свръхекспресия на HER2 или амплификация на гена HER2, както е определено чрез точен и валидиран тест. Свръхекспресията на HER2 трябва да бъде открита чрез имунохистохимично (IHC) изследване на фиксирани туморни срезове (вж. Точка 4.4). Амплификацията на гена HER2 трябва да бъде открита чрез хибридизация на място чрез флуоресценция (FISH) или хибридизация на място хромогенен (CISH) на фиксирани туморни срезове. Пациентите, които показват изразена свръхекспресия на HER2 с индикация за IHC резултат 3+ или положителен резултат от FISH или CISH, са кандидати за лечение с Herceptin.
За да се гарантират точни и възпроизводими резултати, изпитванията трябва да се провеждат в специализирани лаборатории, способни да гарантират валидирането на аналитичните процедури.
Препоръчителната система за оценяване на моделите за маркиране на IHC е тази, показана в таблица 2:
Таблица 2 Препоръчителна система за оценяване на IHC шаблони за маркиране при рак на гърдата
Като цяло тестът FISH се счита за положителен, ако съотношението на броя на копията на гена HER2 на туморна клетка към броя на копията на хромозома 17 е по -голямо или равно на 2, или ако има повече от 4 копия на HER2 ген за туморни клетки, ако хромозома 17 не се използва като отправна точка.
Като цяло тестът CISH се счита за положителен, ако има повече от 5 копия на гена HER2 на ядро в повече от 50% от раковите клетки.
За пълни инструкции относно извършването и тълкуването на тестовете, вижте листовките, приложени към валидираните тестови пакети FISH и CISH. Официални препоръки за тестване на HER2 също могат да се прилагат.
За всеки друг метод, който може да се използва за оценка на експресията на HER2 протеин или ген, анализите трябва да се извършват само от лаборатории, които гарантират оптимално изпълнение на утвърдените методи. Такива методи трябва да бъдат ясни, прецизни и достатъчно точни, за да демонстрират свръхекспресия на HER2 и трябва да могат да различават умерената (ниво 2+) от свръхекспресията на висока (ниво 3+) HER2.
Откриване на свръхекспресия на HER2 или усилване на гена на HER2 при рак на стомаха
Трябва да се използва само точен и валидиран тест за определяне на свръхекспресията на HER2 или амплификацията на гена HER2. IHC се препоръчва като първи тест и в случаите, когато също е необходима оценка на амплификацията на гена HER2, трябва да се използва in situ хибридизация на сребърни йони (SISH) или FISH техника. Препоръчва се обаче технологията SISH да позволи паралелна оценка на туморната хистология и морфология. За да се гарантира валидирането на процедурите за оценка и производството на точни и възпроизводими резултати, тестът HER2 трябва да се извърши в лаборатория с обучен персонал. Пълни инструкции за провеждане на теста и тълкуване на резултатите трябва да се намерят в информационния лист за продукта, предоставен с тестовете, използвани за оценка на HER2.
В проучването ToGA (BO18255), пациентите, чиито тумори са положителни за IHC3 + или FISH, са определени като HER2-позитивни и следователно са включени в проучването. Въз основа на резултатите от клиничните проучвания, положителните ефекти са ограничени до пациенти с по -високо ниво на свръхекспресия на HER2 протеин, определено като 3+ с IHC или 2+ с IHC и положителен резултат от FISH.
В сравнително проучване на методология (проучване D008548) се наблюдава висока степен на съгласие (> 95%) между SISH и FISH техниките за определяне на амплификацията на гена HER2 при пациенти с рак на стомаха.
Свръхекспресията на HER2 трябва да бъде определена чрез имунохистохимично (IHC) изследване на фиксирани туморни срезове. Амплификацията на гена HER2 трябва да бъде открита чрез хибридизация на място, използвайки SISH или FISH, върху фиксирани туморни срезове.
Препоръчителната система за оценяване на моделите за маркиране на IHC е тази, показана в таблица 3:
Таблица 3 Препоръчителна система за оценяване на IHC шаблони за маркиране при рак на стомаха
Като цяло тестовете SISH или FISH се считат за положителни, ако съотношението на броя на копията на гена HER2 на туморна клетка към броя на копията на хромозома 17 е по -голямо или равно на 2.
Клинична ефикасност и безопасност
Метастатичен рак на гърдата
Herceptin е използван самостоятелно в клинични изпитвания при пациенти с MBC с тумори, характеризиращи се със свръхекспресия на HER2 и неуспех на една или повече предишни схеми на химиотерапия за метастатично заболяване (само Herceptin).
Herceptin също е бил използван в комбинация с паклитаксел или доцетаксел за лечение на пациенти, които не са били на химиотерапия за метастатично заболяване. Пациентите, предварително лекувани с адювантна химиотерапия на базата на антрациклини, са лекувани с паклитаксел (175 mg / m2, прилаган като 3-часова инфузия) със или без Herceptin. В основното проучване с доцетаксел (100 mg / m2, прилаган като 1-часова инфузия) със или без Herceptin, 60% от пациентите преди това са получавали адювантна химиотерапия на базата на антрациклин. Пациентите са лекувани с Herceptin до прогресиране на заболяването.
Ефикасността на Herceptin в комбинация с паклитаксел при пациенти, които преди това не са получавали адювантна антрациклинова терапия, не е проучена. Комбинацията от Herceptin плюс доцетаксел обаче е ефективна, независимо от това дали пациентите са получавали предишна адювантна терапия или не с антрациклини.
Методът, използван за анализ на свръхекспресията на HER2 и определяне на допустимостта на пациентите да участват в ключови клинични изпитвания на монотерапия с Herceptin и Herceptin плюс паклитаксел, използва HER2 имунохистохимично оцветяване на фиксиран материал от тумори на гърдата, използвайки миши моноклонални антитела CB11 и 4D5. Тези тъкани бяха фиксирани във формалин или фиксатор на Bouin. Този метод за анализ, използван в клинични проучвания и проведен в централна лаборатория, използва скала от 0 до 3+. Пациентите, класифицирани по 2+ или 3+ оцветяване, бяха включени, докато тези с 0 или 1+ оцветяване бяха изключени Повече от 70% от записаните пациенти са имали 3+ „свръхекспресия“. Придобитите данни показват, че благоприятните ефекти са по -големи при пациенти с по -високи нива на свръхекспресия на HER2 (3+).
Основният метод за изпитване, използван за определяне на положителността на HER2 в основното проучване с доцетаксел, със или без Herceptin, е имунохистохимия.Много от пациентите са тествани чрез хибридизация. на място във флуоресценция (FISH). В това проучване 87% от включените пациенти се характеризират с IHC3 + заболяване, а 95% с IHC3 + и / или FISH-позитивно заболяване.
Седмично приложение при метастатичен рак на гърдата
Резултатите от ефикасността от монотерапия и комбинирани проучвания са обобщени в Таблица 4:
Таблица 4 Резултатите от ефикасността от проучвания за монотерапия и комбинирана терапия
TTP = време до прогресия; "н.а." показва, че не може да бъде оценен или че все още не е постигнат.
1 Проучване H0649g: IHC3 + субпопулации пациенти
2 Проучване H0648g: Подпопулации на пациенти с IHC3 +
3 Проучване M77001: Популация с намерение за лечение, резултати след 24 месеца
Комбинирано лечение с Herceptin с анастрозол
Herceptin е проучен в комбинация с анастрозол за лечение от първа линия на пациенти в постменопауза с хормон рецептор-позитивен HER2, свръхекспресиращ MBC (например естрогенен рецептор (ER) и / или прогестеронов рецептор (PR)).Преживяемостта без прогресия се удвоява в Herceptin в комбинация с анастрозол в сравнение с групата само с анастрозол (4,8 месеца срещу 2,4 месеца). За останалите параметри подобренията, наблюдавани в комбинираното рамо, са: общ отговор (16,5% срещу 6,7%), клинична полза (42,7% срещу 27,9%), време до прогресия (4, 8 месеца спрямо 2,4 месеца). Няма разлика между двете групи по отношение на времето до отговора и продължителността на отговора. Средната обща преживяемост е удължена с 4,6 месеца за пациентите в комбинираното рамо. Разликата не е статистически значима, но повече от половината от пациентите, включени само в групата на анастрозол, са лекувани със схема, съдържаща Herceptin след прогресия на заболяването.
Приложение на всеки три седмици при метастатичен рак на гърдата
Данните за ефикасността от сравнителни проучвания за монотерапия и комбинирана терапия са обобщени в Таблица 5 по-долу:
Таблица 5 Резултати от ефикасността от сравнителни проучвания, проведени при монотерапия и при комбинирана терапия
TTP = време до прогресия; "н.а." показва, че не може да бъде оценен или че все още не е постигнат.
1. Проучване WO16229: 8 mg / kg натоварваща доза, последвана от 6 mg / kg на всеки 3 седмици
2. Проучване MO16982: натоварваща доза 6 mg / kg седмично 3 пъти; последвано от 6 mg / kg на всеки 3 седмици
3. Проучване BO15935
4. Проучете MO16419
Прогресивни сайтове
Скоростта на чернодробна прогресия е значително намалена при пациенти, лекувани с комбинация Herceptin-паклитаксел в сравнение само с паклитаксел (21,8% срещу 45,7%; р = 0,004). Повече пациенти, лекувани с Herceptin и паклитаксел, показват прогресия на централната нервна система в сравнение с пациентите, лекувани с само паклитаксел (12,6% срещу 6,5%; р = 0,377).
Ранен стадий на рак на гърдата (адювантна настройка)
Ранният стадий на рак на гърдата се определя като инвазивен, неметастатичен първичен рак на гърдата.
Употребата на Herceptin в контекста на адювантна терапия е изследвана в 4 големи, многоцентрови, рандомизирани проучвания:
• Проучване BO16348 е предназначено да сравнява лечението с Herceptin на всеки три седмици в продължение на една и две години в сравнение с наблюдението само при пациенти с HER2 положителен EBC след операция, стандартна химиотерапия и лъчетерапия (ако е приложимо). Направено е и сравнение между лечение с Herceptin за една година и лечение с Herceptin за две години. Пациентите, предназначени да приемат Herceptin, получават начална натоварваща доза от 8 mg / kg, последвана от 6 mg / kg на всеки три седмици в продължение на една година или две години.
• Проучванията на NSAPB B-31 и NCCTG N9831, включващи обединен анализ, са проектирани за оценка на клиничната полза от комбинирането на лечение с Herceptin с паклитаксел след химиотерапия с АС; в допълнение, проучването NCCTG N9831 също оценява последователно добавяне на Herceptin спрямо AC → P химиотерапия при пациенти с HER2 позитивна EBC след операция.
• Проучване BCIRG 006 е предназначено да оцени връзката на лечението с Herceptin с доцетаксел след АС химиотерапия или доцетаксел и карбоплатин при пациенти с HER2 позитивна EBC след операция.
Първоначалният рак на гърдата в проучването HERA е ограничен до оперативен, първичен, инвазивен аденокарцином на гърдата с положителни аксиларни лимфни възли или отрицателни аксиларни лимфни възли, ако с тумор с диаметър най -малко 1 cm.
В обединения анализ на NSAPB B-31 и NCCTG N9831, EBC се ограничава до жени с оперативен високорисков рак на гърдата, определен като HER2 позитивен и аксиларен лимфен възел положителен или HER2 позитивен и аксиларен лимфен възел с високи рискови характеристики (размер на тумора > 1 cm и ER отрицателен или туморен размер> 2 cm, независимо от хормоналния статус).
В проучване BCIRG 006, HER2 позитивната EBC е ограничена до възлово-положителни или възло-отрицателни пациенти с висок риск, дефиниран като липсващо засягане на лимфни възли (pN0) и поне 1 от следните: размер на тумора по-голям от 2 cm, естрогенни рецептори и за прогестерон отрицателен, хистологичен и / или ядрен клас 2-3 или възраст
Таблица 6 обобщава резултатите от ефикасността от проучване BO16348 след средно проследяване от 12 месеца *и 8 години **:
Таблица 6 Резултати от ефикасността от проучване BO16348
* Едногодишната съпътстваща крайна точка на DFS спрямо наблюдението достигна стандартната статистическа граница
** Окончателен анализ (включително кръстосване на 52% от пациентите от рамото за наблюдение към Herceptin)
*** Има общо разминаване на извадката поради малък брой пациенти, рандомизирани след крайната дата за 12-месечния среден проследяващ анализ
Резултатите от междинния анализ на ефикасността надвишават предварително определената статистическа граница на протокола за сравняване на Herceptin за 1 година с наблюдение.След средно проследяване от 12 месеца, коефициентът на риск (HR) за преживяемост без заболяване (DFS) е 0,54 (95% ДИ 0,44-0,67), което се изразява в абсолютна полза, по отношение на 2-годишната безболезнена преживяемост, от 7,6 процентни пункта (85, 8% срещу 78,2%) в полза на рамото с Herceptin.
След средно проследяване от 8 години беше извършен окончателен анализ, който установи, че лечението с Herceptin за една година е свързано с 24% намаление на риска в сравнение само с наблюдение (HR = 0,76, CI при 95% 0,67 - 0,86) Това се превръща в абсолютна полза от гледна точка на 8-годишна преживяемост без прогресия от 6,4 процентни пункта в полза на лечението с Herceptin за една година.
В този краен анализ удължаването на лечението с Herceptin за две години не показа никаква допълнителна полза от лечението за 1 година [HR DFS в 2-годишната популация спрямо 1-годишно намерение за лечение (ITT) = 0,99 (95% CI: 0,87 - 1,13), р -стойност = 0,90 и HR OS = 0,98 (0,83 - 1,15); р -стойност = 0,78] Процентът на асимптоматична дисфункция на лявата камера е увеличен в рамото за лечение за 2 години (8,1% срещу 4,6% при повече пациенти са имали поне едно нежелано събитие от степен 3 или 4 в групата за 2-годишно лечение (20,4%) в сравнение с едногодишното лечение (16,3%).
В проучвания на NSAPB B-31 и NCCTG N9831 Herceptin е прилаган в комбинация с паклитаксел след АС химиотерапия.
Доксорубицин и циклофосфамид се прилагат едновременно, както следва:
• интравенозен тласкащ доксорубицин, 60 mg / m2, прилаган на всеки 3 седмици в продължение на 4 цикъла.
• интравенозен циклофосфамид, 600 mg / m2 за 30 минути, прилаган на всеки 3 седмици в продължение на 4 цикъла
Паклитаксел, в комбинация с Herceptin, се прилага, както следва:
• интравенозно паклитаксел - 80 mg / m2 като непрекъсната интравенозна инфузия, прилагана веднъж седмично в продължение на 12 седмици,
или
• интравенозно паклитаксел - 175 mg / m2 като непрекъсната интравенозна инфузия, прилагана веднъж на 3 седмици в продължение на 4 цикъла (ден 1 от всеки цикъл).
Резултатите от ефикасността от обединения анализ на NSAPB B-31 и NCCTG 9831 към момента на окончателния анализ на DFS * са обобщени в Таблица 7. Средната продължителност на проследяването е 1,8 години за пациентите в АС рамото → P и 2,0 години за пациенти в рамото AC → PH.
Таблица 7 Обобщение на резултатите от ефикасността от обединения анализ на NSABP B-31 и NCCTG 9831 по време на окончателния анализ на DFS *
А: доксорубицин; С: циклофосфамид; P: паклитаксел; H: трастузумаб
* При средна продължителност на проследяване от 1,8 години за пациенти в рамото AC → P и 2,0 години за пациентите в рамото AC → PH.
** р-стойността за ОС не надвишава предварително определената статистическа граница за сравнение AC → PH срещу AC → P.
Относно "крайна точка първичен, DFS, добавянето на Herceptin към химиотерапията с паклитаксел доведе до 52% намаление на риска от рецидив на заболяването. Съотношението на опасност се изразява в абсолютна полза, по отношение на процента на преживяемост без заболяване на 3 години от 11,8% (87,2% срещу 75,4 %) в полза на рамото AC → PH (Herceptin).
По време на актуализация на безопасността, след средно проследяване от 3,5-3,8 години, „анализ на DFS потвърди отново степента на ползата, показана в крайния анализ на DFS. кръстосване на Herceptin в контролната група, добавянето на Herceptin към химиотерапията с паклитаксел е довело до 52% намаляване на риска от рецидив на заболяването.
Окончателният предварително планиран анализ на ОС от комбинирания анализ на проучвания на NSABP B-31 и NCCTG 9831 е извършен по време на 707 смъртни случая (средно проследяване на 8,3 години в групата AC → PH). В сравнение с наблюдаваното при лечението с AC → P, лечението с AC → PH води до статистически значимо подобрение на OS (стратифициран HR = 0,64; 95% CI [0,55-0,74]; p-стойност log-rank
Крайните резултати от ОС от обединения анализ на NSABP B-31 и NCCTG 9831 са обобщени в Таблица 8 по-долу.
Таблица 8 Окончателен анализ на общата преживяемост от комбинирания анализ на NSABP B-31 и NCCTG 9831
А: доксорубицин; С: циклофосфамид; P: паклитаксел; H: трастузумаб
DFS анализът също беше извършен в окончателния анализ на OS, който се получи от комбинирания анализ на NSABP B -31 и NCCTG N9831. Актуализираните резултати от DFS анализа (стратифициран HR = 0,61; 95% CI [0,54 - 0,69]) показаха Ползата от DFS е подобна на тази, наблюдавана при окончателния първичен анализ на DFS, въпреки 24,8% от пациентите при кръстосано рамо на AC → P към лечение с Herceptin.Преживяемост без заболяване 77,2% (95% CI: 75,4% - 79,1% ) в рамото AC → PH се оценява на 8 години, с абсолютна полза от 11, 8% в сравнение с рамото AC → P.
В проучването BCIRG 006 Herceptin е прилаган в комбинация с доцетаксел, след химиотерапия с AC (AC → DH) или в комбинация с доцетаксел и карбоплатин (DCarbH).
Доцетаксел се прилага, както следва:
• интравенозен доцетаксел - 100 mg / m2 като 1 часова интравенозна инфузия, прилагана на всеки 3 седмици за 4 цикъла (ден 2 от първия цикъл на доцетаксел, след това ден 1 на всеки следващ цикъл)
или
• интравенозен доцетаксел - 75 mg / m2 като 1 час интравенозна инфузия, прилагана на всеки 3 седмици за 6 цикъла (ден 2 от първия цикъл, след това ден 1 от всеки следващ цикъл)
следван от:
• карбоплатин - при целева AUC = 6 mg / ml / min, прилаган като интравенозна инфузия с продължителност 30-60 минути, повтаряща се на всеки 3 седмици за общо шест цикъла
Herceptin се прилага веднъж седмично в комбинация с химиотерапия и на всеки 3 седмици след това за общо 52 седмици.
Резултатите от ефикасността от BCIRG 006 са обобщени в таблици 9 и 10. Средната продължителност на проследяването е 2,9 години в рамото AC → D и 3,0 години във всяко от рамената AC → DH и DCarbH.
Таблица 9 Обобщение на анализите на ефикасността от проучване BCIRG 006 AC → D срещу AC → DH
AC → D = доксорубицин в комбинация с циклофосфамид, последван от доцетаксел; AC → DH = доксорубицин в комбинация с циклофосфамид, последван от доцетаксел в комбинация с трастузумаб; CI = доверителен интервал.
Таблица 10 Обобщение на анализите на ефикасността от проучване BCIRG 006 AC → D срещу DCarbH
AC → D = доксорубицин в комбинация с циклофосфамид, последван от доцетаксел; DCarbH = доцетаксел, карбоплатин и трастузумаб; CI = доверителен интервал
В проучване BCIRG 006 относно "крайна точка първично, DFS, коефициентът на риск се изразява в абсолютна полза, по отношение на 3-годишната преживяемост без заболяване, от 5,8 процентни пункта (86,7% срещу 80,9%) в полза на рамото AC → DH (Herceptin) и 4,6 процентни пункта (85,5% срещу 80,9%) в полза на рамото на DCarbH (Herceptin) над AC → D.
В проучване BCIRG 006, 213/1075 пациенти в рамото с DCarbH (TCH), 221/1074 пациенти в рамото с AC DH (AC TH) и 217/1073 в рамото AC → D (AC T) са имали карнофски статус на работа ≤ 90 (80 или 90). При тази подгрупа пациенти не се наблюдава полза от преживяемостта без заболяване (DFS) (съотношение на опасност = 1,16; 95% CI [0,73, 1,83] за DCarbH (TCH) спрямо AC рамо. D (AC T); коефициент на опасност 0,97; 95% CI [0,60, 1,55] за AC DH (AC TH) срещу AC D рамо).
Освен това беше направен анализ пост-хок проучвателни данни от съвместния анализ (JA) на NSABP B-31 / NCCTG N9831 и клинично проучване BCIRG006, комбиниращи DFS и симптоматични сърдечни събития, обобщени в таблица 11:
Таблица 11 Анализ пост-хок проучване на резултатите от съвместния анализ (JA) на NSABP B-31 / NCCTG N9831 и клиничното проучване BCIRG006, комбиниращо DFS и симптоматични сърдечни събития
А: доксуробицин; С: циклофосфамид; P: паклитаксел; D: доцетаксел; Въглехидрати: карбоплатин; H: трастузумаб
CI = доверителен интервал
* По време на последния анализ на DFS. Средната продължителност на проследяването е 1,8 години в рамото AC → P и 2,0 години в рамото AC → PH.
Ранен стадий на рак на гърдата (неоадювантно-адювантен контекст)
Към днешна дата няма налични резултати, сравняващи ефикасността на Herceptin, прилаган с химиотерапия в адювантната среда в сравнение с неоадювантната / адювантната терапия.
В контекста на неоадювантно-адювантно лечение, проучване MO16432, многоцентрово, рандомизирано клинично изпитване, е предназначено да оцени клиничната ефикасност на едновременното приложение на Herceptin с неоадювантна химиотерапия, съдържаща както антрациклин, така и таксан, последвано от Herceptin като адювант. до общо 1 година лечение. В проучването са включени пациенти с ново диагностицирана локално напреднала (етап III) или възпалителна EBC. Пациентите с тумори на HER2 + са рандомизирани да получават неоадювантна химиотерапия едновременно с неоадювантно-адювантна Herceptin или неоадювантна химиотерапия самостоятелно.
В проучване MO16432, Herceptin (натоварваща доза от 8 mg / kg, последвана от 6 mg / kg поддържаща на всеки 3 седмици) се прилага едновременно с 10 курса на неоадювантна химиотерапия, както следва:
• Доксорубицин 60 mg / m2 и паклитаксел 150 mg / m2, прилагани на всеки 3 седмици в продължение на 3 цикъла,
следван от
• Паклитаксел 175 mg / m2, прилаган на всеки 3 седмици в продължение на 4 цикъла,
следван от
• CMF на ден 1 и 8 на всеки 4 седмици за 3 цикъла,
последвано след операция от
• допълнителни курсове на адювант Herceptin (след завършване на 1 година терапия).
Резултатите от ефикасността от проучване MO16432 са обобщени в Таблица 12. Средната продължителност на проследяването в рамото с Herceptin е 3,8 години.
Таблица 12 Резултати от ефикасността от проучване MO16432
* определя се като липса на инвазивен карцином в гърдата и аксиларните лимфни възли
Беше оценена абсолютна полза от 13 процентни пункта в полза на рамото с Herceptin по отношение на 3-годишната преживяемост без събития (65% срещу 52%).
Метастатичен рак на стомаха
Herceptin е изследван в рандомизирано, отворено, фаза III ToGA проучване (BO18255) в комбинация с химиотерапия срещу само химиотерапия.
Химиотерапията се прилага както следва:
• капецитабин - 1000 mg / m2 перорално два пъти дневно в продължение на 14 дни на всеки 3 седмици в продължение на 6 цикъла (вечер от ден 1 до сутрин на ден 15 от всеки цикъл)
или
• Интравенозен 5 -флуороурацил - 800 mg / m2 / ден като непрекъсната интравенозна инфузия в продължение на 5 дни, прилагана на всеки 3 седмици в продължение на 6 цикъла (дни 1 до 5 от всеки цикъл)
Всяко от двете лекарства се прилага с:
• цисплатин - 80 mg / m2 на всеки 3 седмици за 6 цикъла, дадени в ден 1 на всеки цикъл.
Резултатите от ефикасността от проучване BO18225 са обобщени в Таблица 13:
Таблица 13 Резултати от ефикасността от проучване BO18225
FP + H: Флуоропиримидин / цисплатин + Herceptin
FP: флуоропиримидин / цисплатин
коефициент на коефициенти
В проучването са включени пациенти, които преди това не са били лекувани за локално напреднал или рецидив и / или метастатичен неоперабилен HER2 позитивен аденокарцином на стомаха или гастроезофагеалния възел, които не са кандидати за лечебно лечение. L "крайна точка първична е общата преживяемост, определена като времето от датата на рандомизация до датата на смъртта от каквато и да е причина. По време на анализа, общо 349 рандомизирани пациенти са починали: 182 пациенти (62,8%) в контролната група и 167 пациенти (56,8%) в рамото на лечение, свързани с подлежащия тумор.
Пост-хок анализ на подгрупи показва, че положителните ефекти от лечението са ограничени до тумори с по-високи нива на HER2 протеин (IHC 2 + / FISH + или IHC 3+). Средната обща преживяемост в подгрупата с високи нива на свръхекспресия на HER2 е 11,8 месеца спрямо 16 месеца, HR 0,65 (95% CI 0,51-0,83) и преживяемостта без прогресия е 5,5 месеца спрямо 7,6 месеца, HR 0,64 (95% CI 0,51-0,79) в рамото на FP спрямо рамото FP + H, съответно. общата преживяемост е 0.75 (95% CI 0.51-1.11) в групата IHC2 + / FISH + и 0.58 (95% CI 0.41-0.81) в групата IHC3 + / FISH +.
В проучвателен анализ на подгрупата, извършен в проучването ToGA (BO18255), няма видима обща полза от преживяемостта от добавянето на Herceptin при пациенти с изходен ECOG PS 2 [HR 0,96 (95% CI 0, 51-1,79)], неизмерим [ HR 1,78 (95% CI 0,87-3,66)] и локално напреднало [HR 1,20 (95% CI 0,29-4,97)] заболяване.
Педиатрична популация
Европейската агенция по лекарствата отмени задължението да представи резултатите от проучванията с Herceptin във всички подгрупи в педиатричната популация при рак на стомаха и гърдата (вж. Точка 4.2 за информация относно педиатричната употреба).
05.2 Фармакокинетични свойства
Фармакокинетиката на трастузумаб е оценена чрез анализ на популационния фармакокинетичен модел, използвайки обединени данни от 1582 пациенти с HER2-позитивен MBC, EBC или напреднал рак на стомаха (AGC), или други ракови заболявания., И здрави доброволци, в 18 проучвания фаза I, II и III при който е прилаган Herceptin IV. Двукомпонентен модел с паралелно линейно и нелинейно елиминиране от централното отделение е използван за описание на профила на концентрация / време. Поради нелинейното елиминиране общият клирънс се увеличава с намаляване на концентрацията. Следователно, не може да се изведе постоянна стойност на полуживот за трастузумаб. на отделението до централна (Vc) и прогнозирана от населението стационарна експозиция (Cmin, Cmax и AUC)]. Линейният клирънс е 0,136 L / ден за MBC, 0,112 L / ден за EBC и 0,176 L / ден за AGC.Стойностите на нелинейните параметри на елиминиране са 8,81 mg / ден за максималната скорост на елиминиране (Vmax) и 8,92 mcg / mL за константата на Michaelis-Menten (Km) за пациенти с МБЦ, EBC и AGC. Обемът на централното отделение е 2,62 L за пациенти с MBC и EBC и 3,63 L за пациенти с AGC. В допълнение към първичната форма на тумор, крайният популационен фармакокинетичен модел идентифицира телесното тегло, серумната аспартат аминотрансфераза и албумина като статистически значими ковариати, влияещи върху експозицията на трастузумаб. концентрации на трастузумаб.
Прогнозираните стойности на експозиция от популационната фармакокинетика (медиана с 5 - 95 -ия персентил) и стойностите на фармакокинетичните параметри при клинично значими концентрации (Cmax и Cmin) за пациенти с MBC, EBC и AGC, лекувани по одобрените режими на дозиране q1w (седмично дозиране) и q3w (дозиране на всеки три седмици) са показани в Таблица 14 (Цикъл 1), Таблица 15 (стационарно състояние) и Таблица 16 (фармакокинетични параметри).
Таблица 14 Фармакокинетични стойности на прогнозираната популация експозиция в цикъл 1 (медиана 5 - 95 -и персентил) за схемите на лечение с Herceptin IV при пациенти с MBC, EBC и AGC
Таблица 15 Прогнозирани стойности на фармакокинетична експозиция в стационарно състояние (5 - 95 -и перцентил) за схеми на лечение с Herceptin IV при пациенти с МБЦ, ЕБК и AGC
* Cmin, ss - Cmin в стационарно състояние
** Cmax, ss = Cmax в стационарно състояние
*** време при 90% от стационарното състояние
Таблица 16 Прогнозирани популационни стойности на фармакокинетични параметри в стационарно състояние за IV режими на Herceptin при пациенти с МБС, ЕВС и AGC
Измиване на трастузумаб
Периодът на измиване на трастузумаб се оценява след интравенозно приложение q1w или q3w, използвайки популационен фармакокинетичен модел. Резултатите от тези симулации показват, че най -малко 95% от пациентите ще достигнат концентрации
Циркулиращ разтворим антиген
Експерименталните анализи на ковариати с информация само за една подгрупа пациенти показват, че субектите с по-високи нива на HER2-ECD разтворим антиген (SHED) са имали по-бърз (по-нисък Km) нелинеен клирънс (p SGOT / AST; въздействието на разтворимия антиген върху клирънса се дължи на Нива на SGOT / AST.
Няма данни за нивото на циркулиращия извънклетъчен домен на HER2 рецептора (разтворим антиген) в серума на пациенти с рак на стомаха.
05.3 Предклинични данни за безопасност
Няма данни за еднократна или многократно свързана с дозата токсичност в проучвания с продължителност до 6 месеца, нито за репродуктивна токсичност при проучвания на тератология, женска плодовитост или токсичност в последния период на бременност / плацентарно преминаване. Herceptin не е генотоксичен. Изследването на трехалоза, един от основните помощни вещества на формулировката, не разкрива никаква токсичност.
Не са провеждани дългосрочни проучвания върху животни за определяне на канцерогенния потенциал на Herceptin или за определяне на неговия ефект върху фертилитета при мъжете.
06.0 ФАРМАЦЕВТИЧНА ИНФОРМАЦИЯ
06.1 Помощни вещества
L-хистидин хидрохлорид
L-хистидин
а, а-трехалоза дихидрат
полисорбат 20
06.2 Несъвместимост
Този лекарствен продукт не трябва да се смесва или разрежда с други лекарствени продукти, различни от споменатите в точка 6.6.
Не разреждайте с глюкозни разтвори, тъй като те причиняват агрегиране на протеина.
06.3 Срок на валидност
4 години
След разтваряне с вода за инжекции, приготвеният разтвор остава физически и химически стабилен за 48 часа при 2 ° C до 8 ° C. Остатъците от приготвения разтвор трябва да се изхвърлят.
Разтворите на Herceptin за инфузия в поливинилхлоридни, полиетиленови или полипропиленови торбички, съдържащи 9 mg / ml (0,9%) разтвор на инжекционен разтвор на натриев хлорид, остават физически и химически стабилни за 24 часа при температури не по -високи от 30 ° C.
От микробиологична гледна точка, приготвеният разтвор и разтворът за инфузия на Herceptin трябва да се използват незабавно. Продуктът не трябва да се съхранява след разтваряне и разреждане, освен ако това не е направено при контролирани и утвърдени асептични условия. Ако продуктът не се използва незабавно, времето и условията за съхранение при употреба са отговорност на потребителя.
06.4 Специални условия на съхранение
Съхранявайте в хладилник (2 ° C - 8 ° C)
За условията на съхранение след първото отваряне, вижте раздели 6.3 и 6.6.
06.5 Естество на непосредствената опаковка и съдържанието на опаковката
Флакон с Herceptin:
Един 15-милилитров флакон от прозрачно стъкло тип I с капачка от бутилова гума с флуорен филм съдържа 150 mg трастузумаб.
Всяка опаковка съдържа един флакон.
06.6 Инструкции за употреба и боравене
Придържайте се към подходящи асептични техники. Всеки флакон с Herceptin се разтваря със 7,2 ml стерилна вода за инжекции (не се доставя). Избягвайте използването на други разтворители за разтваряне.Това дава 7,4 ml еднократен разтвор, съдържащ приблизително 21 mg / mL трастузумаб, с рН приблизително 6,0. Излишък от обем от 4% гарантира аспирацията от флакона с програмираното доза от 150 mg.
По време на процедурата за приготвяне на Herceptin трябва да се работи внимателно. Прекомерното образуване на пяна, причинено по време на разтваряне или разклащане на приготвения разтвор, може да причини проблеми с количеството Herceptin, което може да се изтегли от флакона.
Разтвореният разтвор не трябва да се замразява.
Инструкции за разтваряне:
1) Използвайки стерилна спринцовка, бавно инжектирайте 7,2 ml вода за инжекции във флакона, съдържащ лиофилизирания Herceptin, насочвайки потока към лиофилизираното вещество.
2) Завъртете флакона бавно, за да улесните разтварянето. НЕ се разклащайте!
Лекото образуване на пяна по време на разтваряне не е необичайно. Оставете флакона да стои изправен за около 5 минути. След като се разтвори, Herceptin приема вид на бистър, безцветен до светложълт разтвор без видими частици.
Определете обема на необходимия разтвор:
• въз основа на натоварваща доза от 4 mg трастузумаб / kg телесно тегло или последваща седмична доза от 2 mg трастузумаб / kg телесно тегло:
• въз основа на натоварваща доза от 8 mg трастузумаб / kg телесно тегло или последваща доза от 6 mg трастузумаб / kg телесно тегло на всеки 3 седмици:
Изтеглете необходимото количество разтвор от флакона и го добавете към инфузионния плик, съдържащ 250 ml 0,9% разтвор на натриев хлорид. Не използвайте разтвори, съдържащи глюкоза (вижте точка 6.2). Торбата трябва внимателно да се обърне, за да се смеси разтвора, за да се избегне образуването на пяна. След като се приготви, инфузията трябва да се приложи веднага.
Разтворите за парентерално приложение трябва да бъдат визуално проверени за частици или обезцветяване преди прилагане.
Herceptin е само за еднократна употреба, тъй като продуктът не съдържа консерванти. Неизползваното лекарство и отпадъците, получени от това лекарство, трябва да се изхвърлят в съответствие с местните разпоредби.
Не са наблюдавани несъвместимости между Herceptin и поливинилхлоридни, полиетиленови или полипропиленови торбички.
07.0 Притежател на разрешението за търговия
Roche Registration Limited
6 Falcon Way
Парк Shire
Уелвин Гардън Сити
AL7 1TW
Великобритания
08.0 НОМЕР НА РАЗРЕШЕНИЕТО ЗА ПОТРЕБЕНИЕ
EU/1/00/145/001
034949014
09.0 ДАТА НА ПЪРВО РАЗРЕШЕНИЕ ИЛИ ПОДНОВЯВАНЕ НА РАЗРЕШЕНИЕТО
Дата на първо разрешаване: 28 август 2000 г.
Дата на последното подновяване: 28 август 2010 г.
10.0 ДАТА НА ПРЕГЛЕД НА ТЕКСТА
Септември 2015 г.